Formål:
Udredning og behandling af idiopatisk normaltrykshydrocefalus.
Forkortelser:
DESH: Disproportionately enlarged subarachnoid space hydrocephalus
iNPH: idiopatisk normaltrykshydrocefalus
MMSE: Mini-Mental State Examination
MoCA: Montreal Cognitive Assessment
BASIC: Brief Assessment of Impaired Cognition
ACE: Addenbrooke’s Cognitive Examination
CSV: cerebrospinalvæske
BAGGRUND
iNPH (den almindeligste form for kommunikerende hydrocephalus hos voksne) er en vanskelig klinisk diagnose med mange differentialdiagnoser. Symptombilledet er herudover ofte karakteriseret ved tilstedeværelse af væsentlig komorbiditet. Tilstanden er i de fleste tilfælde gradvist progredierende og fører ubehandlet oftest til betydende handicap og livskvalitetsforringelse.
iNPH debuterer sjældent før 60 års alderen. Det skønnes at prævalensen i Nordeuropa er ca. 2% i populationen > 65 år og op til 6% i aldersgruppen over 80 år. Patofysiologien ved iNPH er ikke endelig afklaret, men den anses for at være multifaktoriel med en defekt transport/absorption af liquor som den væsentligste komponent.
KLINIK
Symptomerne ved iNPH er subkortikale, og de vigtigste (Hakimtriaden) er: gangforstyrrelse, kognitiv dysfunktion og urgeinkontinens.
- Gang- og balanceforstyrrelser. Typisk gangforstyrrelse ses i form af en gradvis udviklet symmetrisk gangforstyrrelse og balancebesvær gennem måneder til år med bredsporet gang med reduceret skridtlængde og skridthøjde, evt. igangsætningsbesvær, vendinger en bloc og postural instabilitet.
- Kognitive svigt
”Subkortikal kognitiv dysfunktion” med eksekutiv dysfunktion, nedsat psykomotorisk tempo og koncentration, apati, evt. depressive symptomer. Både episodisk hukommelse og visuokognitive funktioner er derudover ofte påvirkede. MMSE er ikke en optimal test ved NPH, men en betydelig kognitiv reduktion målt med fx MMSE i forhold til mindre udtalt gangforstyrrelse taler imod NPH. - Vandladningsforstyrrelser
Imperiøs vandladningstrang med eller uden urgeinkontinens uden oplagt urologisk årsag.
RADIOLOGI
Skal være til stede:
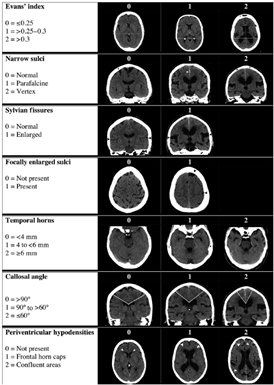
- Ventrikelstørrelse øget og ikke kun på grund af cerebral atrofi eller medfødt forstørrelse (Evans Ratio >0,3 eller tilsvarende mål)
- Ingen makroskopisk obstruktion af CSF-flow
Kan være til stede, især lægges vægt på punkterne 2, 5, og 6:
- Forstørrelse af temporalhorn, som ikke alene skyldes hippocampusatrofi
- Corpus callosum vinkel <90 grader målt svt. commisura posterior
- Tegn til øget vandindhold i den hvide substans tæt på ventrikelsystemet (transependymalt), som ikke vurderes forårsaget af iskæmi
- Fokalt forstørrede sulci
- Afsmalnede sulci opadtil parafalcint og/eller over vertex
- Breddeøgede fissura Sylvii
- To sidstnævnte i kombination med ventrikulomegali kaldes Disproportionally Enlarged Subarachnoidal space Hydrocephalus (DESH)
Ovenstående radiologiske fund kan vurderes semikvantitativt ved enten DESH score eller Radscale som en checkliste for iNPH karakteristika og for gradering af sværhedsgraden af de radiologiske forandringer (Appendix 1)
DIAGNOSTISKE KRITERIER
Sandsynlig (probable) iNPH
- Debutalder > 60 år
- Symptomer er gradvist udviklet over måneder til år (minimum over 3 måneder)
- Triadesymptomer: gangforstyrrelsen (se ovenfor) er obligatorisk i kombination med enten vandladningsproblemer eller kognitiv dysfunktion eller begge.
- MR opfylder radiologiske kriterier for iNPH, se ovenfor. Ved anvendelse af semikvantitative skalaer vil disse kriterier være sikkert opfyldt ved DESH score over 7, eller Radscale score over 8.
- Ingen anden sygdom som er tilstrækkelig til at forklare symptomer
Mulig (possible) iNPH
- iNPH kan ikke udelukkes, men patienten opfylder ikke ”sandsynlig iNPH” kriterier af følgende årsager:
- Gangforstyrrelse atypisk eller kognitiv dysfunktion og/eller urininkontinens fremtrædende i forhold til gangforstyrrelse
- MR med ventrikulomegali og tegn til iNPH, men også med andre strukturelle forandringer tydende på anden patologi (f.eks. betydelig atrofi eller cerebrovaskulær sygdom)
- MR med ventrikulomegali, men kun visse holdepunkter for iNPH. DESH score og Radscale vil typisk være i gråzoneområder
- Anden sygdom som kan bidrage til symptomer – se nedenfor
Usandsynlig (unlikely) iNPH
Diagnosen er usandsynlig, hvis én af følgende er til stede: 1) ingen ventrikulomegali, 2) tegn til forhøjet intrakranielt tryk, 3) ingen triadesymtpomer, 4) symptomer er forklaret ved anden sygdom
Anden sygdom som kan bidrage til symptomer
I henhold til ovenstående skal andre neurologiske, psykiatriske eller somatiske sygdomme som i sig selv ville kunne forklare symptomerne vurderes. Relevante differentialdiagnoser eller komorbiditeter omfatter sekundær NPH (f.eks. efter subaraknoidealblødning), subkortikal vaskulær sygdom, Parkinson sygdom med eller uden kognitiv dysfunktion, Lewy body demens, kognitiv dysfunktion af anden årsag, f.eks. Alzheimers sygdom ledsaget af neurologisk sygdom med motoriske/sensoriske symptomer (f.eks. polyneuropati, cerebellar påvirkning, lumbal spinalstenose), degenerativ rygsygdom, lumbal spinalstenose, ledsygdom.
UDREDNING AF iNPH
Udredning og behandling af patienter med iNPH er en kompleks opgave og kræver etablering af et fast multidisciplinær NPH-team, bestående af neurologer, neurokirurger, specialuddannede sygeplejersker og evt. fysioterapeuter. På den baggrund er udredning og behandling af iNPH i Danmark primær centraliseret på tre højtspecialiserede enheder knyttet til de neurologiske afdelinger på Aalborg Universitetshospital, Rigshospitalet og Odense Universitetshospital. Disse samarbejder med neurokirurgiske afdelinger på samme hospitaler, samt på Aarhus Universitetshospital.
Klinisk udredning før henvisning til højt specialiseret funktion
- Anamnese med fokus på udvikling af symptomer som er typiske for iNPH:
- Balanceforstyrrelse eller symmetrisk gangforstyrrelse som udvikles gradvist over måneder til år
- Kognitiv dysfunktion
- Vandladningsproblemer med urge og/eller inkontinens
- Overvej andre årsager til symptomer:
- Ortopædiske: hofte eller knæproblemer, spinalstenose
- Neurologiske: Parkinsons sygdom, cerebrovaskulær sygdom, polyneuropati, neurodegenerative demenssygdomme
- Bivirkninger til lægemidler, følger til alkohol, prostatahypertrofi
- Objektiv undersøgelse
- MMSE eller tilsvarende kognitiv screeningstest
- Neurologisk undersøgelse med vægt på fokale, lateraliserede udfald, parkinson tegn, tegn til polyneuropati, sensorisk eller cerebellar ataksi
- Vurdér gang: frontal apraktisk, parkinsonistisk eller ataktisk
- Radiologi
- Viser CT eller MR tegn til ventrikulomegali, som ikke er forklaret af atrofi?
- Hvis mistanke om iNPH bestyrket, og MR ikke er udført, bør denne ordineres på indikationen iNPH
Henvisningskriterier for henvisning til højt specialiseret funktion
- Debutalder over 60 år
- Tilstedeværelse af kernesymptomer: gangforstyrrelse, kognitiv dysfunktion og urgeinkontinens. Ikke alle kernesymptomer behøver at være tilstede, men gangforstyrrelse er påkrævet
- Anden årsag som bedre kan forklare patientens symptomer skal være vurderet ved anamnese og objektiv undersøgelse. Ved usikkerhed om komorbiditet som potentielt kan forklare symptomer, skal patienten være vurderet af privatpraktiserende neurolog eller lokal geriatrisk eller neurologisk afdeling før henvisning.
- Henvisningen skal indeholde en kort beskrivelse af patientens funktionsniveau samt et fyldestgørende resumé af evt. komorbiditet
- Patienten må ikke have svær demens
- Patienten skal være fysisk og mentalt i stand til at kooperere til udredning, inklusiv paraklinske undersøgelser som lumbal taptest og liquordynamisk undersøgelse og evt. operation
- Ved henvisningen bør der foreligge en MR-skanning af cerebrum, som ikke må være mere end 6 måneder gammel og som skal vise radiologiske holdepunkter for NPH.
- Hvis der i forbindelse med visitering vurderes at være behov for yderligere parakliniske undersøgelser (især MR, hvis denne ikke foreligger) før endelig visitation, og henvisende instans har mulighed for at bestille disse, afvises henvisningen, og ny henvisning fremsendes, når svar på undersøgelse foreligger.
- Patienten skal være informeret om undersøgelsesprogrammet, være interesseret i yderligere udredning og informeret om at stillingtagen til operation beror på samlet vurdering af symptomer, fund og paraklinik.
Klinisk udredning i højt specialiseret funktion
- Anamnese, objektiv neurologisk undersøgelse som ovenfor anført
- Kognitiv testning med screeningstest (ex: MMSE, MoCA, BASIC, ACE)
- Gangtest 10 meter med måling af antal skridt og tid – dette gøres 2 gange og middel anvendes. Video af gangtest anbefales til senere vurdering efter uploading til journal.
- Vurdering af strukturel scanning
- Hvis der kun foreligger CTC, anbefales supplerende MR-scanning med iNPH specifikke sekvenser (coronal T1-vægtet, FLAIR, sagittal T2 vægtet)
- Hvis der foreligger MR scanning uden specifikke iNPH sekvenser og der er mistanke om obstruktiv hydrocephalus, bestilles ny MR-scanning med disse sekvenser.
- Vurdering af iNPH specifikke radiologiske fund med anvendelse af valideret skala, her anbefales enten DESH score eller Radscale, som er semikvantitative skalaer udviklet til iNPH
- Hvis patienten opfylder kriterier for sandsynlig iNPH med typiske kliniske og radiologiske fund uden anden komorbiditet, som forklarer disse, kan patienten henvises til MDT konference
- Hvis patienten opfylder kriterier for mulig iNPH eller det vurderes at supplerende udredning er indiceret, foretages supplerende udredning med lumbal infusionstest og/eller tap-test
- Patienten afsluttes såfremt
- Patienten ikke opfylder kriterier for iNPH
- Patienten ikke ønsker yderligere udredning eller tilbud om mulig operation
- Der er væsentlig komorbiditet, som gør effekt af shuntoperation usandsynlig
- Patienten kan afsluttes på 2 måder:
- Der er behov for udredning for anden neurologisk sygdom: patienten henvises til lokal neurologisk udredning og afsluttes
- Der er ikke behov for udredning for anden sygdom: patienten afsluttes
SUPPLERENDE UDREDNINING
- Lumbal infusionstest
- Der måles ICP, Resistance to Outflow / Konduktans, Pulsamplitude med specielt udstyr (Celda).
- Tap-test
- Umiddelbart før og 3-24 timer efter tap-test udføres 10 m gangtest med måling af antal skridt og tid – dette gøres 2 gange og middel anvendes. Det anbefales at foretage video af gangen før og efter tapning, denne kan med fordel uploades til elektronisk journal mhp. MDT konference.
- Kognitiv screening før og efter er ikke obligatorisk.
- Der udtømmes 40 ml CSV
- Patient vurderes klinisk 3-24 timer efter tap-test eller patient og pårørende kontaktes telefonisk ca. 2-7 dage efter mhp. subjektiv effekt på alle triadesymptomer, det anbefales at anvende struktureret spørgeskema.
- Kriterie for positiv tap-test er
- Reduktion af tid til gennemførelse af 10 m gangtest fra før til 3-24 timer efter på 25% eller derover og/eller
- Utvetydig subjektiv effekt på gangproblemer i dagene efter tap-test
MDT KONFERENCE
- MDT konference skal som minimum foregå med deltagelse af neurolog og neurokirurg med ekspertise i iNPH.
- Ud fra et samlet billede af patientens klinik, radiologi og resultat af evt. supplerende udredning besluttes det om patienten skal tilbydes én af følgende muligheder:
- Forventet positiv effekt af shuntoperation og ingen væsentlig komorbiditet som forhindrer operation eller som betyder at risici for komplikationer overstiger den mulige effekt af operationen
- patienten henvises til neurokirurgisk ambulatorium mhp shuntoperation
- Forventet ingen eller lille effekt af shuntoperation eller væsentlig komorbiditet som forhindrer operation eller som betyder at risici for komplikationer overstiger den mulige effekt af operationen
-
- patienten afsluttes ved supplerende samtale i neurologisk regi eller tilbydes opfølgning med henblik på udvikling af symptomer
-
- Forventet positiv effekt af shuntoperation og ingen væsentlig komorbiditet som forhindrer operation eller som betyder at risici for komplikationer overstiger den mulige effekt af operationen
INDIKATION FOR ANLÆGGELSE AF SHUNT
Operation
- Behandling af NPH består i anlæggelse af en shunt. Det er i undersøgelser vist, at der opnås klinisk relevant forbedring i gangfunktion hos 70-80% af de opererede, men med en komplikationsrate på omkring 9%. Hvilken shunt- eller ventiltype, der skal anlægges, afgøres af den enkelte afdeling.
Kriterier for operation
-
- Der er ved MDT konference konkluderet at der er forventet positive effekt af shuntoperation
- Ingen væsentlig komorbiditet som forhindrer operation eller som betyder at risici for komplikationer overstiger den mulige effekt af operationen
- Patienten giver samtykke til operationen efter information om metode, forventet effekt, risici, og komplikationer
OPFØLGNING
Opfølgning bør ske i både neurokirurgisk og neurologisk regi med ambulant kontrol. Opfølgningen sker i et samarbejde mellem de to specialer, som har et fælles ansvar for at sikre et smidigt forløb for patienten.
Formålet med opfølgning er
For patienter som er shunt-opererede:
- Vurdere effekt af operation og eventuelle bivirkninger eller komplikationer. Herunder at sikre at patienter uden effekt af operation vurderes neurologisk mhp. genovervejelse af differentialdiagnoser/komorbiditeter.
For patienter, som ikke er shunt-opererede, men følges for progression:
- Vurdere triadesymptomer, komorbiditeter og differentialdiagnoser mhp. supplerende undersøgelser eller om patienten skal henvises til ny MDT konference
Opfølgningen tilrettelægges individuelt for hver patient og der følges op til minimum 1 år efter operationen, således at patienten vurderes af neurologisk afdeling minimum 1 gang efter operationen, f.eks. efter dette skema:
Ambulante kontrol (3 mdr postoperativt) – NK
- Telefonisk kontrol med standardiseret spørgeskema eller klinisk kontrol af triadesymptomer og komplikationer/bivirkninger
- Uændret/forværret: CTC + røntgenoversigt over drænforløb
- Klinisk kontrol v læge
- Tegn til overdrænage: ventilrevision, -justering, behandling af SDH
- Ingen tegn til overdrænage, overvej følgende: Tap-test via dræn, eller henvisning til neurologer mhp. lumbal tap-test eller til kontrol af VP-shunt via Celda udstyr:
- Klinisk effekt af tap-test eller tegn til dysfungerende ventil: ventilrevision, -justering
- Ingen klinisk effekt: patienten afsluttes fra neurokirurgisk regi.
- Bedret: Patienten afsluttes i NK regi
- Klinisk kontrol v læge
- Uændret/forværret: CTC + røntgenoversigt over drænforløb
Ambulante kontrol (6 – 12 mdr postoperativt) – N
- Klinisk kontrol af triadesymptomer og komplikationer/bivirkninger, vurdering af komorbiditeter samt genovervejelse af differentialdiagnoser.
- MMSE eller tilsvarende kognitiv screeningstest
- Gangtest 10 m
- Vurdering af vandladningsproblemer
- Initial effekt, men nu forværret: som for punkt 1.a. ovenfor
- Bedret: Overvej afslutning af patienten
Senest revideret d. 23.01.2026
Forfattere: Bo Traberg Kristensen, Matthias Bode, Steen Hasselbalch
Referenter: Tina Nørgård Munch, Meike Heskamp, Torben Skovbo Hansen
Godkender: Nikolaj la Cour Karottki, redaktionsgruppe D
Denne vejledning er udarbejdet af Nationalt Videnscenter for Demens i samarbejde med en større arbejdsgruppe med repræsentanter fra de neurologiske afdelinger på Aalborg Universitetshospital, Odense Universitetshospital og Rigshospitalet, og fra de neurokirurgiske afdelinger på Aalborg Universitetshospital, Aarhus Universitetshospital, Odense Universitetshospital og Rigshospitalet, læs mere på videnscenterfordemens.dk
APPENDIX
DESH Skala (Shinoda et al., 2017)
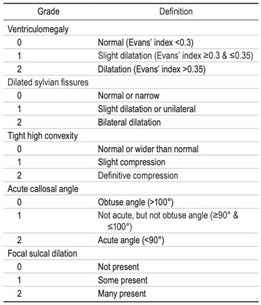
RAD scale (Kockum et al., 2017)